Asthma ist eine chronische, heterogene und häufige Erkrankung der Atemwege, die oft schon im Kindesalter auftritt – 50% vor dem 10. und ein Drittel vor dem 40. Fachleute schätzen die Prävalenz auf 10-16% bei Kindern und 6,7% bei Erwachsenen (1). Asthma bronchiale beeinträchtigt die Lebensqualität, führt zu Schlaflosigkeit, verminderter Aktivität und Abwesenheit von der Schule oder vom Arbeitsplatz, wofür vielfältige und komplexe therapeutische Strategien entwickelt wurden.
Asthma Bronchiale
Der Begriff „Asthma bronchiale“ ist ein Oberbegriff für verschiedene chronisch-entzündliche Erkrankungen der Atemwege. Je nach den auslösenden Faktoren spricht man in der medizinischen Fachsprache von zwei Kategorien von Bronchialasthma: allergisches und nicht-allergisches (intrinsisches).
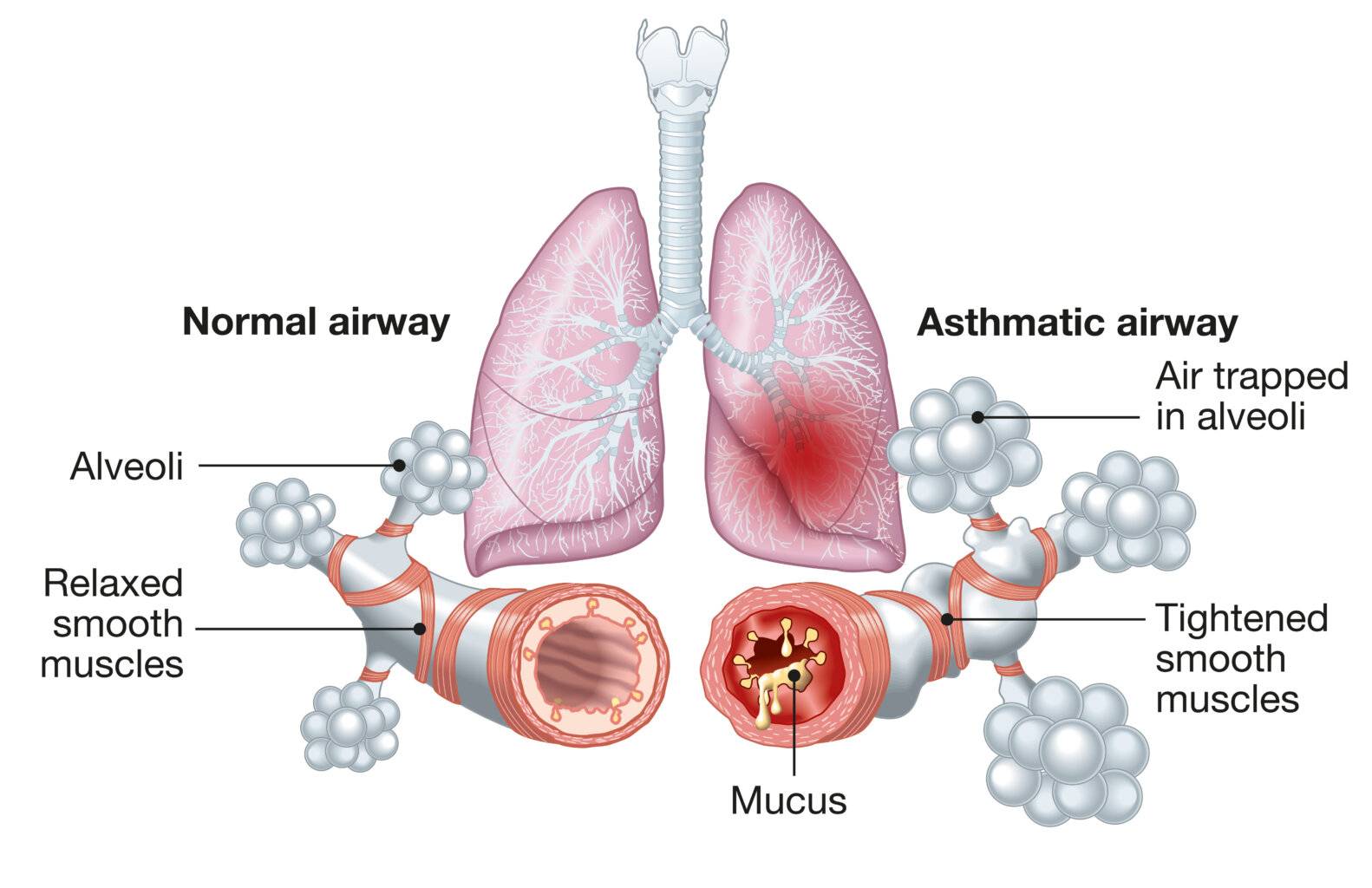
Während allergisches Asthma bereits in der frühen Kindheit auftreten und durch eine erbliche Veranlagung bedingt sein kann, wird intrinsisches Asthma häufig erst in den 30er und 40er Jahren festgestellt. Andererseits werden die Symptome bei allergischem Asthma durch eine allergische Reaktion ausgelöst, während intrinsisches Asthma durch ganz andere Faktoren verursacht wird, z. B. durch Infektionen der Atemwege, genetisch bedingte Unverträglichkeiten gegenüber bestimmten Medikamenten oder chemische oder toxische Stoffe in der Umwelt (Umweltverschmutzung, Ozon, Staub usw.).
Es ist wichtig zu erwähnen, dass Asthma bei übergewichtigen Frauen eine besondere Form von Bronchialasthma ist und dass Asthma bei Rauchern ebenfalls besondere Merkmale aufweist.
In Deutschland sind etwa 6 Millionen Menschen von Asthma bronchiale betroffen.
Typische Symptome bei Asthma
Bei einem typischen Asthmaanfall leiden die Betroffenen in der Regel unter Kurzatmigkeit (Dyspnoe), Husten und Keuchen (klassisches exspiratorisches Keuchen). Es gibt jedoch auch Situationen, in denen Menschen mit Asthma bronchiale Symptome erleben, die sich auf Husten, Keuchen, Engegefühl in der Brust oder Teilsymptome beschränken. Die Häufigkeit, mit der solche Symptome in der Nacht auftreten, ist wichtig.
Asthmaanfälle können alle paar Stunden, Tage oder Monate auftreten, mit oder ohne gleichzeitige Symptome. Auch die Dauer der Anfälle ist von Fall zu Fall unterschiedlich – von wenigen Minuten bis zu einigen Stunden, je nach Intensität des Entzündungsanfalls (Ödeme und Bronchialobstruktion). Bei schweren oder lang andauernden Anfällen kommt es zu einer Verminderung des vesikulären Geräusches, sehr starkem Keuchen, einer Aktivierung der akzessorischen Atemmuskulatur und einem abnormalen Puls. Auch der Husten ist produktiv mit reichlich schleimigem Auswurf.
Dauern die Symptome von Asthma bronchiale länger als 24 bis 48 Stunden an, ist eine ärztliche Konsultation obligatorisch, bei der der Facharzt entscheiden kann, ob er die Behandlung überprüft. Schweres akutes Asthma erfordert eine dringende Behandlung, möglicherweise sogar die Aufnahme in eine Intensivstation, da es lebensbedrohlich sein kann.
Zu den Symptomen eines schweren Asthmaanfalls gehören: Wachheit, Unruhe, Schweißausbrüche, Unfähigkeit zu sprechen, Atemnot in liegender Position mit oder ohne Pausen, Polypnoe (mehr als 30 Atemzüge pro Minute), Zyanose, Tachykardie (mehr als 110 Schläge pro Minute), Spitzenausatmungsfluss von weniger als 30% des theoretischen Wertes und Sauerstoffentsättigung.
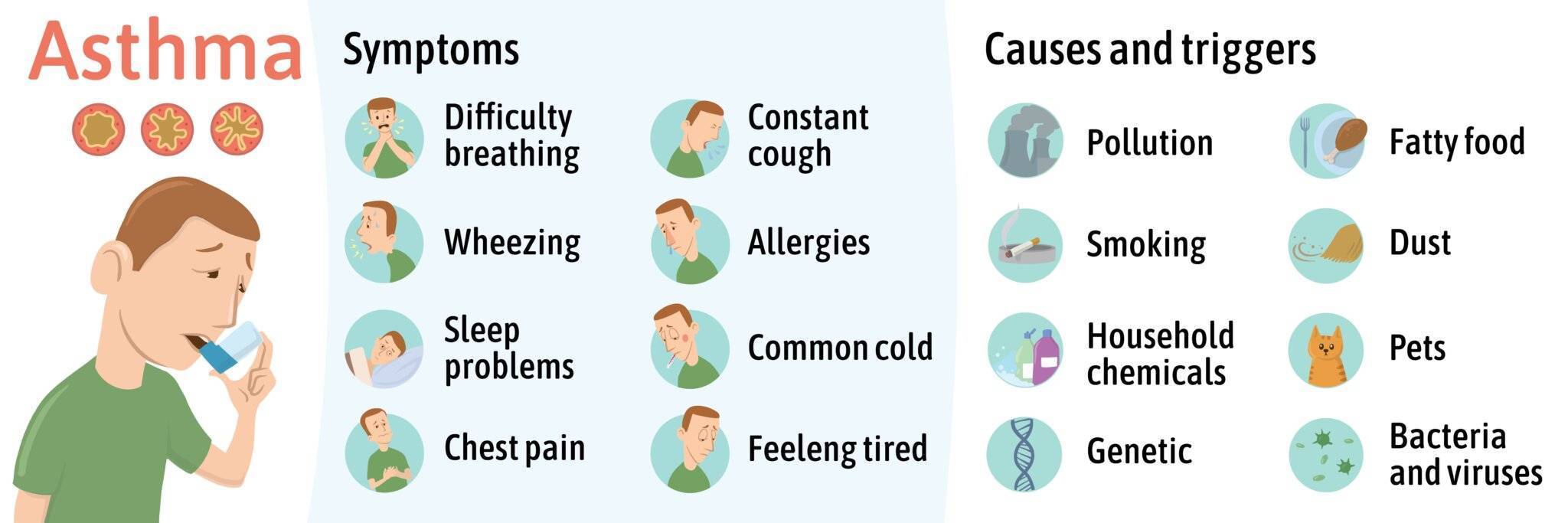
Woher kommt Asthma – Ursachen
Asthma bronchiale ist eine Krankheit, die durch eine Kombination von genetischen und umweltbedingten Faktoren verursacht werden kann (siehe unten):
Genetische Veranlagung. Bei Personen, in deren Familie Asthma vorkommt, ist die Wahrscheinlichkeit höher, dass sie an der Krankheit leiden, als bei Personen, die aus Familien stammen, in denen es kein Asthma gab. Dies liegt daran, dass Asthma durch eine Kombination mehrerer Gene verursacht werden kann, die an der Entwicklung und Funktion des Immunsystems und der Entzündung der Atemwege beteiligt sind. Es gibt Studien, die zeigen, dass das Risiko, an Asthma zu erkranken, höher ist, wenn ein oder beide Elternteile an Asthma erkrankt waren. Wenn ein Kind an Asthma erkrankt ist, haben auch seine Geschwister ein höheres Risiko, an Asthma zu erkranken. Es ist wichtig zu wissen, dass nicht alle Menschen mit einer familiären Asthmaanamnese auch Asthma entwickeln und dass nicht alle Asthmafälle durch genetische Faktoren verursacht werden.
Umweltfaktoren können eine wichtige Rolle bei der Entwicklung und Verschlimmerung von Asthma spielen. Zu diesen Faktoren gehören u. a: Allergene (Hausstaubmilben, Schimmelpilze, Pollen und Speichel oder Fell von Haustieren), Luftschadstoffe (Stickstoffdioxid und Feinstaub), Rauchen oder die Exposition gegenüber Zigarettenrauch können die Atemwege reizen und die Asthmasymptome verschlimmern, Chemikalien (Reinigungsmittel, Farben und Parfums), extreme Temperaturen, hohe Luftfeuchtigkeit oder trockene Luft können ebenfalls die Asthmasymptome verschlimmern. Nicht zuletzt kann körperliche Betätigung bei manchen Menschen Asthmasymptome hervorrufen, insbesondere bei hohen Temperaturen und hoher Luftfeuchtigkeit.
Virale oder bakterielle Infektionen der Atemwege können die Asthmasymptome verschlimmern und zum Ausbruch von Asthma führen. Dazu gehören: virale Atemwegsinfektionen wie Grippe oder Erkältung, Lungenentzündung (eine bakterielle oder virale Infektion der Lunge), akute Bronchitis (Entzündung der Atemwege), Sinusitis (Entzündung der Nasennebenhöhlen, die durch eine bakterielle oder virale Infektion verursacht werden kann).
Obwohl die Ernährung keine direkte Ursache für Asthma ist, können bestimmte Lebensmittel die Asthmasymptome bei manchen Menschen verschlimmern. So können beispielsweise Lebensmittel mit hohem Histamingehalt, wie Zitrusfrüchte, Tomaten, Schokolade, Alkohol und fermentierter Käse, die Asthmasymptome bei manchen Menschen verschlimmern. Auch verarbeitete Lebensmittel mit einem hohen Anteil an gesättigten Fetten und Zucker können die Entzündung im Körper verschlimmern, was wiederum die Asthmasymptome verschlimmern kann. Darüber hinaus können manche Menschen Lebensmittelallergien haben, die Asthmasymptome verschlimmern können – zum Beispiel Allergien gegen Erdnüsse, Milch oder Eier, die schwere allergische Reaktionen hervorrufen können.
Und nicht zuletzt kann körperlicher oder emotionaler Stress bei manchen Menschen die Asthmasymptome verschlimmern.
Asthma nach Corona
Da es sich bei SARS-CoV-2 um ein respiratorisch-tropisches Virus handelt, geht man davon aus, dass Patienten mit chronischen Atemwegserkrankungen, einschließlich Asthma, ein höheres Risiko haben, sich mit diesem Virus zu infizieren. Dieser Gedanke wird jedoch weiterhin diskutiert, und es gibt immer noch keine schlüssigen Informationen über den tatsächlichen Zusammenhang zwischen Asthma und dem Risiko einer SARS-CoV-2-Infektion und/oder einer COVID-19-Exazerbation.
Die ersten in China durchgeführten Studien kamen nicht zu dem Schluss, dass Asthma ein Risikofaktor für COVID-19 ist – diese sind: „Clinical characteristics of 140 patients infected with SARS-CoV-2 in Wuhan, China“, von Zhang J.J., Dong X., Cao Y.Y.; „Clinical characteristics of coronavirus disease 2019 in China“ von Guan W.J., Ni Z.Y. über 1099 Patienten; „Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China“ von Huang C., Wang Y., Li X. und „Clinical characteristics of 138 hospitalized patients with 2019 novel coronavirus-infected pneumonia in Wuhan, China“ von Wang D., Hu B., Hu C.
Andererseits zeigten andere Studien, die ebenfalls in China durchgeführt wurden, dass die Prävalenz von Asthma gering war – so wurde beispielsweise in der Studie von Zhang et al. kein signifikanter Unterschied in der Asthmaprävalenz je nach COVID-19-Schweregrad festgestellt (Zhang J.J., Cao Y.Y., Dong X. Distinct characteristics of COVID-19 patients with initial rRT-PCR positive and negative results for SARS-CoV-2. Allergie)
Etwas anderes zeigen die Daten der Centers for Disease Control (CDC) von US-Patienten (4), die im März 2020 wegen COVID-19 ins Krankenhaus eingeliefert wurden, die ein erhöhtes Risiko für eine Krankenhauseinweisung wegen COVID-19 bei Patienten mit Asthma zeigten.
Es ist wichtig zu beachten, dass alle diese Studien Einschränkungen aufweisen und ihre Ergebnisse mit Vorsicht zu interpretieren sind. Da die Beobachtungsstudien nur an hospitalisierten Patienten durchgeführt wurden, ist das Risiko einer SARS-CoV-2-Infektion bei Asthmapatienten in der Allgemeinbevölkerung unbekannt.
Zusammenfassend lässt sich sagen, dass Asthmapatienten sich bewusst sein sollten, dass Asthmamedikamente in einer wirksamen Dosis verabreicht werden sollten, um sicherzustellen, dass das Asthma, unabhängig vom Schweregrad, auch während eines COVID-19-Ausbruchs kontrolliert wird.
Asthma diagnostizieren
Um die Diagnose Asthma zu stellen, wird der Arzt die Krankengeschichte des Patienten berücksichtigen, eine körperliche Untersuchung durchführen und Lungenfunktionstests empfehlen. Die Diagnose wird im Wesentlichen in den folgenden Schritten gestellt:
Der Arzt beurteilt die Symptome des Patienten wie Husten, Keuchen, Atemnot und Schmerzen in der Brust. Er erkundigt sich auch nach der Krankengeschichte, einschließlich der Frage, ob in der Familie Asthma oder Allergien aufgetreten sind.
Im nächsten Schritt wird eine körperliche Untersuchung durchgeführt, bei der die Lunge mit einem Stethoskop abgehört wird. Danach werden Lungenfunktionstests durchgeführt, bei denen gemessen wird, wie viel Luft der Patient in einer bestimmten Zeit ausatmen kann und wie schnell er dies tun kann. Der häufigste Test ist die Spirometrie.
Als Nächstes werden bronchiale Provokationstests durchgeführt, bei denen eine kleine Menge eines Lungenreizstoffs eingeatmet wird, um die Reaktion der Lunge darauf zu beurteilen, sowie Allergietests, um festzustellen, ob eine allergische Reaktion vorliegt, die die Asthmasymptome verschlimmern kann.
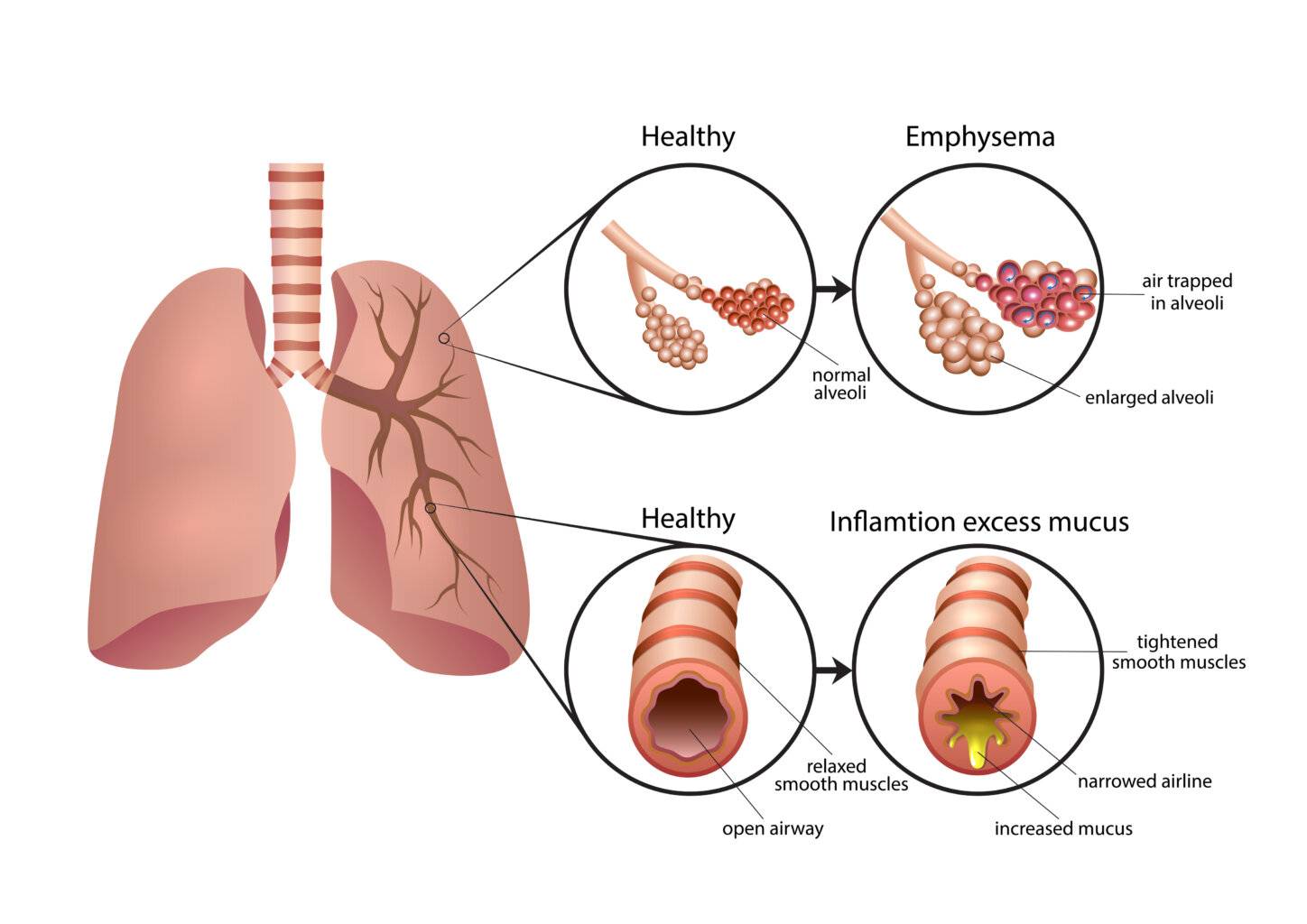
Asthma behandeln
Asthma bronchiale ist eine chronische Erkrankung der Atemwege, die zwar nicht vollständig geheilt werden kann, aber mit der richtigen Behandlung und einem angepassten Lebensstil kontrolliert werden kann. Eine angemessene Behandlung dieser Krankheit kann Medikamente zur Kontrolle der Entzündung und zur Öffnung der Atemwege sowie Physiotherapie, Änderungen der Lebensweise und die Vermeidung von Auslösern umfassen. Mit der richtigen Behandlung und einem angemessenen Symptommanagement können die meisten Menschen mit Asthma ein normales, aktives Leben führen.
Der Facharzt verschreibt die Behandlung in Abhängigkeit von der Schwere der Symptome und der Reaktion des Patienten auf die Medikamente. Dazu können gehören:
- Kortikosteroid-Inhalatoren, die die Entzündung in der Lunge reduzieren und Asthmaanfällen vorbeugen helfen;
- schnell wirkende Bronchodilatatoren, da sie die Atemwege schnell öffnen und dazu beitragen, die Asthmasymptome bei Anfällen zu lindern;
- langwirksame Bronchodilatatoren, die die Atemwege offenhalten und langfristige Asthmasymptome verhindern;
- Leukotrienrezeptor-Antagonisten, die Substanzen namens Leukotriene blockieren, die Entzündungen und Muskelkrämpfe in der Lunge verursachen können;
- Immunmodulatoren, die die körpereigene Immunreaktion modulieren und Entzündungen in der Lunge verringern.
Wichtig! Nur Ihr Arzt kann Ihre Asthmabehandlung ändern, und nur Ihr Arzt kann Ihnen empfehlen, die Behandlung abzusetzen. Es ist wichtig, dass der Asthmapatient einen Vorrat an Asthmamedikamenten hat, gerade weil das Absetzen schwerwiegende Folgen hat und zum Verlust der Asthmakontrolle führen kann – einer Kontrolle, die während der Verabreichung der Medikamente erreicht wurde.
Asthma Medikamente
Derzeit werden die Asthmamedikamente auf dem Arzneimittelmarkt in zwei Kategorien unterteilt:
Notfallmedikamente (Rescue-Medikamente), die bei den ersten Anzeichen einer Verschlechterung der Symptome verabreicht werden. Wer mehr als zweimal pro Woche solche Medikamente benötigt, sollte davon ausgehen, dass sein Asthma nicht richtig kontrolliert wird, und deshalb zum Lungenfacharzt gehen, denn mit den richtigen Behandlungen kann Asthma heutzutage kontrolliert werden – was bedeutet, dass man ein normales Leben führen kann;
Langzeitmedikamente (Kontroll- oder Erhaltungsmedikamente) werden täglich verabreicht, um Asthmasymptome und -anfälle zu verhindern. Auch nachdem der Patient die Kontrolle über sein Asthma erlangt hat, muss er überwacht werden, da Asthma bronchiale eine variable Krankheit ist.
Was die Form der Behandlung betrifft, so werden inhalative Medikamente bevorzugt, da das Medikament auf diese Weise direkt in die Atemwege verabreicht werden kann, wo es benötigt wird, und somit eine starke therapeutische Wirkung mit weniger Nebenwirkungen erzielt wird.
Die Begriffe „Spray“ und „Inhalator“ werden für inhalative Arzneimittel zur Behandlung von Asthma bronchiale verwendet. Obwohl sie oft synonym verwendet werden, sind sie unterschiedlich. Asthmasprays sind spezielle Arten von Inhalatoren, die einen Druckbehälter verwenden, um das Medikament in die Lunge zu sprühen. Sie werden oft als „Aerosole“ bezeichnet und können sowohl für schnell als auch für lang wirkende Medikamente verwendet werden.
Asthma-Inhalatoren hingegen sind allgemeinere Geräte, mit denen Medikamente in die Lunge inhaliert werden. Dazu gehören Inhalatoren mit Sprays, Puffern, Kapseln, Pulvern und anderen Arten von Geräten. Inhalatoren können zur Verabreichung einer Vielzahl von Medikamenten verwendet werden, darunter Kortikosteroide, Bronchodilatatoren und Leukotrienrezeptor-Antagonisten.
Typischerweise sind Asthmasprays eine spezielle Form von Inhalatoren, die einen Druckbehälter verwenden, um das Medikament zu versprühen, während Asthma-Inhalatoren eine breitere Kategorie von Geräten zur Verabreichung von inhalierten Medikamenten unterstützen.
Asthma Spray
Dosieraerosole für Asthma sind heute eine der wirksamsten und bequemsten Methoden zur Verabreichung von verschreibungspflichtigen Asthmamedikamenten. Ihre Vorteile sind zahlreich und umfassen die folgenden:
- Sie wirken schnell, was bedeutet, dass sie die Asthmasymptome innerhalb weniger Minuten nach der Verabreichung lindern, was sie für Notfallsituationen optimal macht
- sie liefern präzise Medikamentendosen, so dass das Risiko einer Unter- oder Überdosierung ausgeschlossen ist – ein Druck auf das Spray setzt eine feste Menge Aerosol frei, die eingeatmet werden muss
- sie sind einfach zu handhaben und können fast überall eingesetzt werden, so dass Menschen mit Asthma ihre Medikamente schnell verabreichen und ihren täglichen Aktivitäten nachgehen können
- erfordern kein Wasser oder andere Flüssigkeiten und können daher jederzeit und überall angewendet werden
- wirken lokal in der Lunge, wodurch das Risiko systemischer Nebenwirkungen des Medikaments verringert wird
- helfen bei der Kontrolle der Asthmasymptome und der Vorbeugung von Asthmaanfällen, was das Risiko von Komplikationen im Zusammenhang mit Asthma bronchiale, wie Atemwegsversagen oder chronische Bronchitis, verringern kann
Dosieraerosole („Spray“) sind die bekanntesten und von Patienten mit Asthma bronchiale am intensivsten genutzten Geräte, und ihre korrekte Anwendung ist für die therapeutische Wirkung entscheidend. Der Pulmologe schult die Patienten in der korrekten Anwendung dieser Geräte. Die Schritte zur korrekten Verabreichung von Dosieraerosolen umfassen:
- Entfernen Sie die Kappe
- schütteln Sie das Gerät
- der Patient atmet tief aus
- setzt das Gerät zwischen die Lippen und hält es fest
- gleichzeitig: das Spray drücken und tief einatmen
- hält den Atemstillstand für etwa 10 Sekunden aufrecht
- langsam ausatmen
Die gleichen Schritte werden für die Verabreichung des zweiten Sprühstoßes wiederholt.
Zur Erleichterung der Verabreichung können Dosieraerosole in Verbindung mit einem Spacer (eine Kammer, in der der Wirkstoff aufbewahrt wird und aus der er langsam in den Mund oder die Nase gesaugt werden kann) verwendet werden, so dass die zeitliche Abstimmung von Sprühstoß und Inhalation nicht mehr erforderlich ist. Ein weiterer Vorteil der Verwendung eines Abstandshalters besteht darin, dass er die Menge des Wirkstoffs, die die Atemwege erreicht, erhöht.
Zusammenfassend lässt sich sagen, dass Asthmasprays eine wirksame und bequeme Form der medikamentösen Behandlung von Asthma bronchiale sind und von den meisten Menschen mit Asthma erfolgreich eingesetzt werden können – bei chronischem Asthma, Krisen oder schweren Exazerbationen und sogar bei Kindern.
Einige Beispiele für Dosieraerosole sind:
- ProAir HFA (Albuterolsulfat): schnell wirkend, da es zur Linderung von Asthmasymptomen wie Keuchen und Atemnot eingesetzt wird
- Flovent HFA (Fluticasonpropionat): hilft mit Kortikosteroiden, die Entzündung in der Lunge zu verringern und verhindert Asthmasymptome
- Qvar RediHaler (Beclometasondipropionat): mit Kortikosteroiden, zur Vorbeugung von Asthmasymptomen und zur Verringerung von Entzündungen in der Lunge
- Ventolin HFA (Albuterolsulfat): schnell wirkend, hilft, die Atemwege zu öffnen und Asthmasymptome zu lindern
- Asmanex Twisthaler (Mometazonfuroat): mit Kortikosteroiden, zur Vorbeugung von Asthmasymptomen und zur Verringerung von Entzündungen in der Lunge
*Diese werden nur auf Anraten eines Lungenarztes verabreicht!
Asthma Inhalator
Asthma-Inhalatoren sind medizinische Geräte, die zur Inhalation von Medikamenten in die Lunge verwendet werden, um die Symptome von Asthma bronchiale zu behandeln und Asthmaanfällen vorzubeugen. Sie werden von Fachärzten für die Verabreichung verschiedener Medikamente empfohlen, darunter Kortikosteroide, Bronchodilatatoren und Leukotrienrezeptor-Antagonisten.
Wie bereits in diesem Artikel erwähnt, gibt es verschiedene Arten von Asthma-Inhalatoren, und jeder Typ hat seine eigenen Gebrauchsanweisungen und spezifischen Verabreichungsmethoden für das Medikament.
Hier sind einige Beispiele für Asthma-Inhalatoren:
- Diskus, ein Pulverinhalator zur Verabreichung von lang wirkenden bronchienerweiternden Medikamenten wie Advair (Fluticason/Salmeterol) und Symbicort (Budesonid/Formoterol);
- Turbuhaler, eine andere Art von Pulverinhalator, der zur Verabreichung von bronchienerweiternden Medikamenten wie Pulmicort (Budesonid) verwendet wird;
- Respimat, ein Inhalator, der eine flüssige Lösung verwendet, um schnell wirkende bronchienerweiternde Medikamente wie Spiriva (Tiotropium) und Combivent (Ipratropium/Albuterol) zu verabreichen.
- Handihaler, ein Inhalator mit Pulverkapseln zur Verabreichung von schnell wirkenden bronchienerweiternden Arzneimitteln wie Spiriva (Tiotropium);
- Flexhaler, ein Pulverinhalator, die bronchienerweiternden Medikamente wie Pulmicort (Budesonid) abgibt;*Diese dürfen nur auf Anraten eines Lungenfacharztes verabreicht werden!
Bronchialasthma ist eine chronische Krankheit. Sie ist zwar nicht heilbar, aber mit einer angemessenen Behandlung, die immer von einem Lungenfacharzt verschrieben wird, lässt sich die Krankheit unter Kontrolle halten. In diesem Sinne sollten die Betroffenen mit ihrem Arzt sprechen, der ihnen eine Behandlung verschreibt, die ihren individuellen Bedürfnissen entspricht, und dessen Anweisungen zur richtigen Einnahme der Medikamente befolgen.
Quellen
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7898985, Abrufdatum: 03.03.2023
- https://www.omron-healthcare.fr/fr/sante-et-style-de-vie/sante-respiratoire/troubles-respiratoires/lasthme-bronchique.html, Abrufdatum: 03.03.2023
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8689956, Abrufdatum: 03.03.2023
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7225701, Abrufdatum: 03.03.2023
- https://pubmed.ncbi.nlm.nih.gov/32077115, Abrufdatum: 03.03.2023